

Poniżej przedstawiono podstawowe terminy i skróty stosowane w elektrostymulacji serca. Zostały one pogrupowane w porządku alfabetycznym.
AAI(R) - patrz: stymulacja AAI(R).
AAI(R)<=>DDD(R) - patrz: zarzadzana stymulacja komorowa.
ABT (atrial blanking time) - okres niewrażliwości na bodźce w kanale przedsionkowym.
Adaptowalna częstość stymulacji (rate adaptative, rate response, rate modulation) - zmienna częstość stymulacji dostosowywana do potrzeb związanych np. z wykonywaniem wysiłku fizycznego. Częstością stymulacji w ustawionym zakresie od minimalnej do maksymalnej częstości steruje odpowiedni sensor.
AEI (atrial escape interval) - patrz: odstęp komorowo-przedsionkowy.
Anoda (anode) - to elektroda z której do układu dostaje się ładunek dodatni, lub jest absorbowany ładunek ujemny. W zależności od charakteru układu lub urządzenia elektrycznego (kierunku przepływającego przez nie prądu elektrycznego), anoda może być elektrodą ujemną lub dodatnią. W urządzeniach, które same generują siłę elektromotoryczną anoda jest elektrodą ujemną. W urządzeniach, które absorbują siłę elektromotoryczną (np. stymulator serca) anoda jest elektrodą dodatnią. Anoda występuje zawsze w parze z elektrodą jej przeciwną pod względem znaku, czyli katodą.
Anodalna stymulacja (anodal stimulation) - patrz: stymulacja anodalna.
Anode (anoda) - patrz: anoda.
AOO - patrz: stymulacja AOO.
Ap (atrial paced) - stymulacja przedsionka.
ARP (atrial refractory period) - patrz: refrakcja przedsionka.
As (atrial sensed) - pobudzenie własne przedsionka.
Atrial escape interval (AEI) - patrz: odstęp komorowo-przedsionkowy.
Atrial paced (Ap) - patrz: Ap.
Atrial refractory period (ARP) - patrz: refrakcja przedsionka.
Atrial sensed (As) - patrz: As.
AVI - patrz: opóźnienie przedsionkowo-komorowe.
A-V delay - patrz: opóźnienie przedsionkowo-komorowe.
A-V interval - patrz: opóźnienie przedsionkowo-komorowe.
A-V safety delay - czas, po którym pojawi się impuls stymulacji w komorze z powodu detekcji pobudzenia własnego w czasie A-V safety window.
A-V safety window - podokres opóźnienia przedsionkowo-komorowego - czas gotowości, w którym stymulator może odbierać własne impulsy, których pojawienie się spowoduje skrócenie zaprogramowanego czasu opóźnienia przedsionkowo-komorowego (i wyzwolenia impulsu tzw. safety pacing).
A-V search - patrz: minimalizacja stymulacji komorowej.

Basic interval (BI) - patrz: odstęp podstawowy.
Basic rate (BR) - patrz: częstość podstawowa.
Bipolar - patrz: dwubiegunowy.
BiV (biventricular pacing) - patrz: stymulacja dwukomorowa.
Biventricular pacing (BiV, BVP) - patrz: stymulacja dwukomorowa.
BR (basic rate) - patrz: częstość podstawowa.
Brak stymulacji, zaburzenia stymulacji (FTO, failure to output) - brak stymulacji, brak impulsów stymulacji w zaprogramowanym odstępie czasu.
BVP (biventricular pacing) - patrz: stymulacja dwukomorowa.
Cardiac resynchronization therapy (CRT) - patrz: resynchronizacja serca.
Cathode (katoda) - patrz: katoda.
Competition - patrz: pobudzenia zsumowane.
Crosstalk - patrz: przesłuch, mowa skrzyżowana.
CRT (cardiac resynchronization therapy) - patrz: resynchronizacja serca.
Częstoskurcz niekończącej się pętli (ELT, endless loop tachycardia) - częstoskurcz, w którym układ stymulujący pełni funkcję "elektronicznej drogi dodatkowej". Warunkiem wystąpienia tego cżęstoskurczu, poza obecnością stymulatora dwujamowego (VDD lub DDD), jest obecność wstecznego przewodzenia komorowo-przedsionkowego. Czynnikiem wyzwalającym ELT może być niedoczułość kanału przedsionkowego, nieskuteczna stymulacja przedsionka lub przedwczesne pobudzenie komorowe, z wstecznym przewodzeniem do przedsionków. ELT jest najczęściej wywoływany przez dodatkowe pobudzenie komorowe, przewiedzione wstecznie do przedsionka, gdzie zostaje ono zarejestrowane przez elektrodę przedsionkową i zinterpretowane jako prawidłowy załamek P. Wyzwala ono tym samym stymulację komory, której impulsy przewodzą się ponownie do przedsionka, zamykając pętlę reentry. Częstoskurcz ten (w odróżnieniu od innych częstoskurczów u chorych z rozrusznikiem) można doraźnie przerwać, przykładając magnes nad stymulatorem (co powoduje wymuszenie sztywnego, niezsynchronizowanego z pobudzeniami spontanicznymi wytwarzania impulsów przez rozrusznik), a problem rozwiązuje przeprogramowanie stymulatora (wydłużenie refrakcji kanału przedsionkowego i skrócenie opóźnienia przedsionkowo-komorowego). Obecnie stymulatory, kardiowertery-defibrylatora oraz urządzenia resynchronizujące są wypozażone w algorytmy rozpoznające i przerywające ELT.
Częstoskurcz stymulatorowy (PMT, pacemaker mediated tachycardia) - wyróżniamy trzy rodzaje częstoskurczu stymulatorowego: częstoskurcz niekończącej się pętli (ELT, endless loop tachycardia), arytmie przedsionkowe rejestrowane w kanale przedsionkowym i wyzwalające stymulację komorową (czynnikiem wyzwalającym może być częstoskurcz przedsionkowy, trzepotanie lub migotanie przedsionków, jeśli ich potencjał jest wystarczająco duży, aby został odczytany przez stymulator) oraz stymulację komorową wyzwalaną sygnałem zewnętrznym (potencjały mięśni szkieletowych, fale elektromagnetyczne).
Częstość maksymalna stymulacji (URL, upper rate limit) - w stymulatorach z adaptowaną częstością stymulacji (np. AAIR, VVIR, VDDR, DDDR) określa maksymalną częstość stymulacji serca (maximum sensor rate). W stymulatorach VDD i DDD jest to maksymalna częstość własnego rytmu przedsionków, która wyzwoli stymulację komory (UTR, upper tracking rate).
Częstość podstawowa (BR, basic rate) - częstość stymulacji w przypadku braku rytmu własnego.
Czterojamowa stymulacja (stymulacja dwuprzedsionkowo-dwukomorowa) - patrz: stymulacja czterojamowa.

DDD(R) - patrz: stymulacja DDD(R).
DDI(R) - patrz: stymulacja DDI(R).
DOO - patrz: stymulacja DOO.
Dual demand - funkcja stymulatora chroniąca pacjenta przed stymulacją komór synchronizowaną własnym rytmem przedsionków w przypadku tachyarytmii nadkomorowych.
DVI(R) - patrz: stymulacja DVI(R).
Dwubiegunowa elektroda (bipolar) - w systemach dwubiegunowych zarówno anoda, jak i katoda znajdują się w sercu - w końcówce elektrody. Taki układ praktycznie eliminuje ryzyko wyczuwania impulsów pozasercowych. Mała odległość pomiędzy dwoma biegunami sprawia, że iglice stymulacji w zapisie EKG są często słabo widoczne, a nawet "niewidoczne", co może utrudniać ocenę stymulacji.
Dwukomorowa stymulacja (BiV, BVP, biventricular pacing) - patrz: stymulacja dwukomorowa.
Dwuprzedsionkowo-dwukomorowa stymulacja - patrz: stymulacja czterojamowa.
Dynamic A-V delay - adaptacja opóźnienia przedsionkowo-komorowego w zależności od częstości stymulacji.
Elective replacement indication (ERI) - patrz: ERI.
Elektroda (electrode, lead) - końcowy element niektórych układów lub urządzeń elektrycznych.
Przewodnik elektryczny wysyłający ładunek elektryczny lub przyjmujący go z otoczenia, albo kształtujący
pole elektrostatyczne w swoim otoczeniu.
Istnieją trzy rodzaje elektrod. Pierwsze dwa rodzaje to anoda i katoda.
Trzecim rodzajem są elektrody oddziałujące na przestrzeń swoim potencjałem - przykładem są tu siatki w lampie elektronowej.
Elektroda dwubiegunowa (bioplar) - patrz: dwubiegunowa elektroda.
Elektroda jednobiegunowa (unipolar) - patrz: jednobiegunowa elektroda.
ELT (endless loop tachycardia) - patrz: częstoskurcz niekończącej się pętli.
Endless loop tachycardia (ELT) - patrz: częstoskurcz niekończącej się pętli.
End of life (EOL) - patrz: EOL.
EOL (end of life) - całkowite wyczerpanie baterii.
ERI (elective replacement indication) - sygnał konieczności wymiany baterii.
Failure to capture (FTC) - patrz: nieskuteczna stymulacja.
Failure to output (FTO) - patrz: zaburzenia, brak stymulacji.
Failure to sense (FTS) - patrz: zaburzenia sterowania.
Far field (odległe pola) - patrz: odległe pola.
FTC (failure to capture) - patrz: nieskuteczna stymulacja.
FTO (failure to output) - patrz: zaburzenia, brak stymulacji.
FTS (failure to sense) - patrz: zaburzenia sterowania.
Fusion beats (pobudzenia zsumowane) - patrz: pobudzenia zsumowane.

Hamowanie mięśniowe (potencjały mięśniowe) - patrz: potencjały mięśniowe.
Histereza (hysteresis) - zaprogramowany odstęp histerezy wskazuje wartość rytmu własnego, przy której włączy się stymulacja (z częstością podstawową), np. histereza równa minus 10, przy częstości podstawowej 60/min oznacza, że stymulacja włączy się po zwolnieniu rytmu własnego do 50/min.
Histogram RR - histogram odstępów pomiędzy załamkami R zespołów QRS rytmu własnego.
Histogram RS - histogram odstępów pomiędzy załamkiem R zespołów QRS rytmu własnego, a impulsem stymulatora.
Histogram SR - histogram odstępów pomiędzy impulsami stymulacji załamkami R zespołów QRS rytmu własnego.
Histogram SS - histogram odstępów pomiędzy dwoma impulsami stymulacji.
Hysteresis (histereza) - patrz: histereza.
ICD (Implantable Cardioverter-Defibrillator) - wszczepialne urządzenie medyczne, mające za zadanie rozpoznać oraz przerwać potencjalnie groźną dla życia arytmię i przywrócić rytm serca. Wszczepienia urządzenia dokonuje się u chorych, u których pomimo leczenia farmakologicznego istnieje duże ryzyko wystąpienia groźnych dla życia (tak zwanych złośliwych) zaburzeń rytmu serca, mogących doprowadzić do nagłego zatrzymania krążenia i śmierci sercowej.
ILR (Implantable Loop Recorder) - wszczepialny rejestrator arytmii (wszczepialny rejestrator pętlowy) – umieszczane pod skórą klatki piersiowej na okres maksymalnie 3 lat, niewielkie urządzenie analizujące w sposób ciągły pracę serca oraz zapisujące jego zaburzenia zarówno wykryte automatycznie jak i wskazane przez pacjenta przy użyciu ręcznego aktywatora, stosowany w diagnostyce omdleń występujących rzadziej niż raz w miesiącu.
Impedance (impedancja) - patrz: impedancja.
Impedancja, opór całkowity (impedance) - wielkość opisująca elementy w obwodach prądu przemiennego. Jest rozszerzeniem pojęcia rezystancja z obwodów elektrycznych prądu stałego. Umożliwia rozszerzenie prawa Ohma na obwody prądu przemiennego. Impedancja elementu obwodu prądu przemiennego jest definiowana jako stosunek napięcia elektrycznego do natężenia prądu przemiennego. Jest wypadkową oporu czynnego (rezystancji) i oporu biernego (reaktancji).
Jednobiegunowa elektroda (unipolar) - w tym układzie stymulator jest częścią obwodu elektrycznego - stanowi dodatni biegun dipola elektrycznego (anodę). Natomiast ujemny biegum (katodę) stanowi końcówka elektrody umieszczona w sercu. Wielkość dipola elektrycznego wyznaczona przez odległość pomiędzy katodą i anodą, powoduje, że iglica stymulacji jest dobrze widoczna w zapisie EKG. Wadą tego typu układów, jest potencjalne ryzyko wyczuwania przez stymulator impulsów pochodzących np. z mięśni szkieletowych jako własny rytm serca, co może powodować zaburzenia sterowania.

Kardiowerter-defibrylator - patrz: ICD.
Katoda (cathode) - to elektroda z której do układu dostaje się ładunek ujemny, lub jest absorbowany ładunek dodatni. W zależności od charakteru układu lub urządzenia elektrycznego (kierunku przepływającego przez nie prądu elektrycznego), katoda może być elektrodą dodatnią lub ujemną. W urządzeniach, które same generują siłę elektromotoryczną katoda jest elektrodą dodatnią. W urządzeniach, które absorbują siłę elektromotoryczną (np. stymulator serca) katoda jest elektrodą ujemną. Katoda występuje zawsze w parze z elektrodą jej przeciwną pod względem znaku, czyli anodą.
Kod literowy kardiowerterów-defibrylatorów - w 1993 roku stworzono klasyfikację 4-literową kardiowerterów-defibrylatorów.
W tym wypadku oznaczenia nie odnoszą się do trybu stymulacji ale do rodzaju urządzenia. I tak w pierwszej kolumnie mamy zapisane, w której jamie możemy liczyć na terapię wysokoenergetyczną, w II kolumnie na terapię niskoenergetyczną,
trzecia kolumna określa czym kieruje się urządzenie w rozpoznaniu arytmii: litera E oznacza, że służy do tego zapis elektryczny, a litera H oznacza że urządzenie prócz detekcji z użyciem elektrogramu posługuje się również parametrami hemodynamicznymi
takimi jak RR czy impedancja. IV kolumna ma znaczenie historyczne bowiem nie produkuje się już ICD, które nie są wyposażone w możliwość stałej stymulacji serca – obecnie do ww. kodów dopisuje się klasyczne 5 literowe oznaczenia stymulatorów.
I tak, np. jednojamowy ICD oznacza się jako VVE-VVIR, a dwujamowy ICD jako VVE-DDDR.
Aktualny kod literowy kardiowerterów-defibrylatorów przedstawiono w poniższej tabeli.

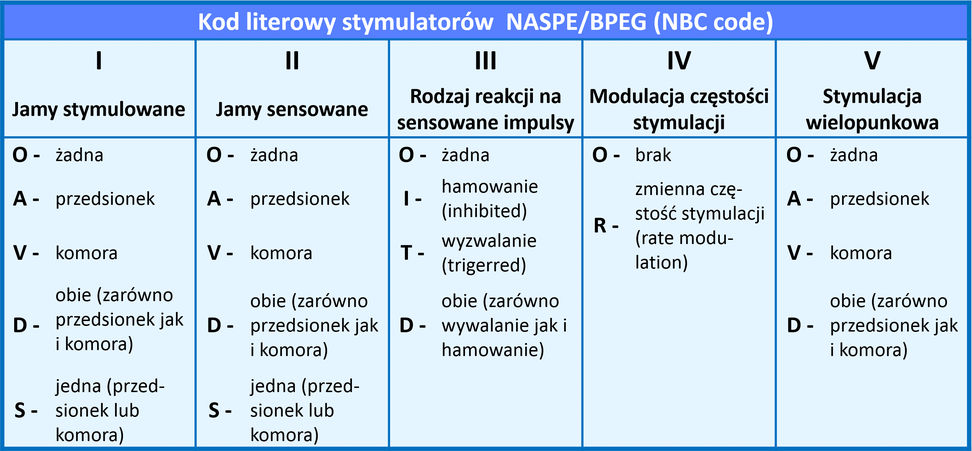
Kod literowy stymulatorów (NBG code) - to kod nazewnictwa poszczególnych rodzajów stymulatorów
opracowany przez połączony komitet Północnoamerykańskiego i Brytyjskiego Towarzystwa Elektrostymulacji
(North American Society of Pacing and Electrophysiology i British Pacing and Electrophysiology Group).
Obejmuje pięć pozycji literowych, z których jednak najczęściej używane są tylko trzy.
Pierwsza litera oznacza jamę lub jamy serca, które są stymulowane:
Na pierwszej pozycji kodu literowego może także występować litera O. Tak oznaczony będzie system
przeznaczony do stymulacji przeciwarytmicznej lub defibrylacji, niemający jednak możliwości stymulacji serca
w bradyarytmiach. W obecnej wersji kodu dodano ponadto oznaczenie producentów w postaci litery S (single)
na oznaczenie pojedynczej stymulacji jamy (A lub V).
Druga litera oznacza jamę lub jamy serca, z których są odbierane sygnały kardiotopowe (miejsce czuwania, sterowania):
Litera O na drugiej pozycji kodu literowego oznacza bark sensingu (czuwania, sterowania) - stymulator
może wówczas pracować tylko w rytmie sztywnym.
Podobnie jak dla pozycji pierwszej w obecnej wersji kodu
dodano ponadto oznaczenie producentów w postaci litery S (single)
na oznaczenie pojedynczej stymulacji jamy (A lub V).
Trzecia litera oznacza sposób odpowiedzi stymulatora na sensowany (rozpoznany) sygnał:
Litera D na trzeciej pozycji kodu literowego odnosi się wyłącznie do stymulatorów dwujamowych
(przedsionkowo-komorowych). Na przykład impuls kardiotopowy odebrany w przedsionku hamuje wysłanie impulsu
stymulującego przedsionek, lecz wyzwala wysłanie impulsu stymulującego komorę.
Litera O na trzeciej pozycji oznacza bark sterowania - stymulator
może wówczas pracować tylko w rytmie sztywnym.
Czwarta litera oznacza funkcję adaptowalnej częstości stymulacji:
Adaptowalna częstość stymulacji polega na możliwości przyspieszania/zwalniania częstości stymulacji w
określonym zakresie (od częstości podstawowej do maksymalnej), zależnie od aktywności fizycznej pacjenta.
Stymulatory wyposażone są w różne typy sensorów, które zależnie od zastosowanego algorytmu mogą
prowadzić do przyspieszenia/zwalniania częstości stymulacji.
Piąta litera oznacza możliwość stymulacji wielopunktowej:
Wielopunktowa stymulacja przedsionków zachodzi wówczas, gdy: (1) - stymulowane są oba przedsionki
lub (2) - w jednym przedsionku jest więcej niż jedno miejsce stymulacji albo występuje
jakakolwiek kombinacja 1 i 2. To samo dotyczy wielopunktowej stymulacji komór.
Aktualny kod literowy stymulatorów przedstawiono w poniższej tabeli.
Lead (elektroda) - patrz: elektroda.
Lower rate (LR, częstość podstawowa) - patrz: częstość podstawowa.
Lower rate interval (LRI) - odstęp czasowy częstości podstawowej.
LR (lower rate) - patrz: częstość podstawowa.
LRI (lower rate interval) - patrz: odstęp czasowy częstości podstawowej.

Managed Ventricular Pacing (MVP) - patrz: zarządzana stymulacja komorowa.
Maximum sensor rate - patrz: częstość maksymalna stymulacji.
Minimalizacja stymulacji komorowej (MPV, A-V search) - w stymulatorach dwujamowych (DDD) algorytm minimalizujący stymulację komorową. W stymulatorach bez tego algorytmu minimalizację stymulacji komory w stymulatorach DDD można do pewnego stopnia osiągąć poprzez proste wydłużenie opóźnienia przedsionkowo-komorowego.
Minimal Ventricular Pacing (MVP) - patrz: minimalizacja stymulacji komorowej.
Mowa skrzyżowana (crosstalk) - patrz: przesłuch.
MVP (Minimal Ventricular Pacing) - patrz: minimalizacja stymulacji komorowej. Tym skrótem także oznacza się tryb pracy stymulatora/ICD dwujamowego (AAI<=>DDD), zwany zarządzaną stymulacją komorową (Managed Ventricular Pacing).

Nadczułość (oversensing) - okresowe zaburzenia detekcji przez stymulator - odbieranie sygnałów, które nie są zespołami QRS lub załamkami P, np. odbieranie załamka T lub sygnałów pozasercowych jako pobudzenia własne przedsionka i/lub komory. Prowadzi to do braku stymulacji w zaprogramowanym czasie. Najczęściej jest to spowodowane tzw. potencjałami mięśniowymi lub sterowaniem załamkiem T.
NBG code - patrz: kod literowy stymulatorów.
Niedoczułość (undersensing) - okresowy brak detekcji pobudzeń własnych (w przedsionku i/lub w komorze) prowadzący do włączenia się stymulacji w niewłaściwym momencie (np. R/T).
Nieskuteczna stymulacja (FTC, failure to capture) - brak odpowiedzi na prawidłowy impuls stymulacji.
Night program - patrz: program nocny.

Odległe pola (far field) - odbieranie "odległych" sygnałów, np. odbieranie w przedsionku sygnału depolaryzacji komór, odbieranie potencjałów mięśniowych lub pól elektromagnetycznych przez stymulator. Może to prowadzić do zaburzeń sterowania.
Odstęp komorowo-przedsionkowy (AEI, atrial escape interval) - czas (w milisekundach) pomiędzy sensowanym lub wystymulowanym zespołem komorowym, a następnym impulsem z elektrody przedsionkowej. Jest wielkością stałą w stymulatorach wykorzystujących komorowe określenie czasu.
Odstęp podstawowy (basic interval) - czas trwania (w milisekundach) zaprogramowanego cyklu podstawowej częstości stymulacji.
Opór bierny (reaktancja, reactance) - patrz: reaktancja.
Opór całkowity (impedancja, impedance) - patrz: impedancja.
Opór czynny (rezystancja, resistance) - patrz: rezystancja.
Opóźnienie przedsionkowo-komorowe (AVI, A-V delay, A-V interval) - czas oczekiwania po własnym lub wystymulowanym pobudzeniu przedsionkowym na pojawienie się własnego zespołu QRS. Jeżeli w tym czasie nie pojawi się impuls własny, to następuje stymulacja komory. Jest to "elektroniczny" odpowiednik odstępu PR w EKG.
Oversensing - patrz: nadczułość.
Paced A-V interval (PAV) - odstęp przedsionkowo-komorowy między stymulacją przedsionka i stymulacją komory.
Pacemaker mediated tachycardia (PMT) - patrz: częstoskurcz stymulatorowy.
Pacemaker syndrome (zespół stymulatorowy) - patrz: zespół stymulatorowy.
PAV (paced A-V interwal) - patrz: paced A-V interval.
PMT (pacemaker mediated tachycardia) - patrz: częstoskurcz stymulatorowy.
Pola odległe (far field) - patrz: odległe pola.
Pobudzenia pseudozsumowane (pseudofusion) - pobudzenia, w których widoczny jest impuls stymulacji, ale depolaryzacja komory następuje drogami fizjologicznymi - zespoły QRS mają morfologię jak w pobudzeniach własnych.
Pobudzenia zsumowane (fusion beats) - pobudzenia, w których aktywacja komory jest dwukierunkowa - poprzez stymulację oraz drogami fizjologicznymi. W zapisie EKG zespoły QRS mają morfologię pośrednią między obserwowaną podczas pobudzeń własnych oraz podczas pobudzeń w pełni wystymulowanych.
Post ventricular atrial refractory period (PVARP) - patrz: PVARP.
Potencjały mięśniowe (hamowanie mięśniowe) - aktywność elektryczna mięśni szkieletowych, która może być odbierana przez stymulator (gdy czuwanie jest ustawione jednobiegunowo) jako pobudzenia własne przedsionka lub komory. W takiej sytuacji dochodzi do zablokowania stymulacji w zaprogramowanym odstępie czasu.
Program nocny (night program) - zaprogramowana inna częstość stymulacji w okresie aktywności dziennej i w godzinach nocnych, np. 60/min w dzień i 50/min w nocy.
Przedsionkowo-dwukomorowa stymulacja - patrz: stymulacja trójjamowa.
Przesłuch, mowa skrzyżowana (crosstalk) - zjawisko odbierania w komorze impulsów przedsionkowych, które są interpretowane jako własne zespoły komorowe (co hamuje stymulację komory).
Przewodzenie komorowo-przedsionkowe (VAC, ventriculo-atrial condaction) - patrz: wsteczne przwodzenie komorowo-przedsionkowe.
Pseudofusion (pobudzenia pseudozsumowane) - patrz: pobudzenia pseudozsumowane.
PVARP (Post Ventricular Atrial Refractory Period) - część stymulatorowej refrakcji przedsionka przypadającej w czasie po pobudzeniu komory.

Rate adaptive - patrz: adaptowana częstość stymulacji.
Rate modulation - patrz: adaptowana częstość stymulacji.
Rate response - patrz: adaptowana częstość stymulacji.
Reactance (reaktancja, opór bierny) - patrz: reaktancja, opór bierny.
Reaktancja, opór bierny (reactance) - to wielkość charakteryzująca obwód elektryczny zawierający kondensator (pojemność) lub cewkę (indukcyjność). Jednostką reaktancji jest om. Gdy przez cewkę lub kondensator płynie prąd przemienny, wtedy część energii magazynowana jest w polu, odpowiednio magnetycznym lub elektrycznym. Wywołuje to spadek napięcia wprost proporcjonalny do iloczynu prądu i reaktancji. W przypadku obwodów prądu stałego nie mówi się o reaktancji, bowiem (pomijając stan nieustalony) cewka stanowi zwarcie, zaś kondensator przerwę w obwodzie. Reaktancja idealnej cewki i kondensatora jest równa co do wartości bezwzględnej ich impedancji. Napięcie i prąd w takich elementach są przesunięte w fazie o 90 stopni względem siebie. Znak liczby zależy od tego, czy prąd wyprzedza napięcie, czy napięcie wyprzedza w fazie prąd.
Refrakcja komory (VRP, ventricular refractory period) - czas, w którym stymulator nie jest w stanie rejestrować obecności własnych pobudzeń w komorze.
Refrakcja przedsionka (ARP, atrial refractory period) - czas, w którym stymulator nie jest w stanie rejestrować obecności własnych pobudzeń w przedsionku. Własna aktywywność w przedsionku, w tym okresie nie wpływa na rytm stymulacji.
Resistance (rezystancja, opór czynny) - patrz: rezystancja, opór czynny.
Resynchronizacja serca (CRT, cardiac resynchronization therapy) - metoda leczenia zaawansowanej
niewydolności krążenia. Polega na wprowadzeniu elektrod do stymulaci prawej i lewej komory (przez zatokę wieńcową do jednej
z żył wieńcowych serca). Prawie równoczesna stymulacja obu komór, poprawiając synchroniczność ich skurczu, powoduje
wzrost frakacji wyrzutowej lewej komory (LVEF), zmniejszenie współistniejącej niedomykalności zastawki mitralnej,
poprawę czynności rozkurczowej lewej komory i spadek ciśnienia w lewym przedsionku.
Stosuje się następujące metody stymulacji resynchronizującej:
Rezystancja, opór czynny (resistance) - jest miarą oporu czynnego, z jakim element przeciwstawia się przepływowi prądu elektrycznego. Jednostką rezystancji w układzie SI jest om. Odwrotność rezystancji to konduktancja, której jednostką jest simens. Dla większości materiałów ich rezystancja nie zależy od natężenia prądu - wówczas natężenie prądu jest proporcjonalne do przyłożonego napięcia. Zależność ta znana jest jako prawo Ohma.
Rozszerzenie stymulacji (upgrading) - wymiana uprzednio wszczepionego układu stymulującego VVI lub AAI na system dwujamowy, co wymaga "dołożenia" odpowiednio elektrody przedsionkowej lub komorowej. Tym terminem określa się także rozbudowę ukladu stymulującego do CRT lub ICD.
Safety pacing, ventricular safety pacing (VSP) - stymulacja komory pojawiająca się po czasie A-V safety delay (detekcja własnego pobudzenia w okresie A-V safety window) - zapobiega wyzwoleniu stymulacji w okresie repolaryzacji własnego pobudzenia komory.
SAV (sensed A-V interval) - odstęp przedsionkowo-komorowu po własnym pobudzeniu przedsionków (własne pobudzenie przedsionków-stymulacja komory).
Sensed A-V interval (SAV) - patrz: SAV.
Sterowanie załamiem T (T wave oversensing) - odbieranie przez stymulator załamka T jako pobudzenia własnego. Może dotyczyć elektrody przedsionkowej (wówczas załamek T jest interpretowany jako pobudzenie w przedsionku) lub komorowej (interpretacja załamka T jako pobudzenia komorowego).
Stymulacja AAI(R) (AAI(R) stimulation) - stymulacja AAI(R) oznacza, że miejscem stymulacji i sterowania jest prawy przedsionek:
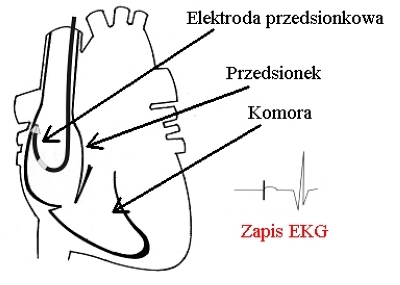
Stymulacja przedsionkowa - AAI(R)
Zaletą systemu stymulacji AAI(R) jest sposób stymulacji najbardziej zbliżony do fizjologicznego (wystymulowany przedsionek i prawidłowe przewodzenie przedsionkowo-komorowe). W zapisie EKG po impulsie stymulacji z elektrody przedsionkowej pojawia się załamek P, a następnie własny zespół QRS, dzięki fizjologicznemu przewodzeniu przedsionkowo-komorowemu.
Stymulacja AOO (AOO stimulation) - stymulacja przedsionkowa w rytmie sztywnym.
Poszczególne litery stymulacji AOO oznaczają:
Ten typ stymulacji nie posiada sensingu (czuwania). Stymulator stymuluje w stałym, "sztywnym" rytmie niezależnie od jakichkolwiek "zdarzeń" (depolaryzacja przedsionków, depolaryzacja komór, potencjały elektryczne mięśni szkieletowych, zewnętrzne pola elektromagnetyczne). We współczesnych stymulatorach stymulację w rytmie sztywnym można zaprogramować czasowo w trakcie kontroli stymulatora za pomocą programatora lub też uzyskać przez przyłóżenie magnesu, co uaktywnia przełącznik kontaktronowy.
Stymulacja anodalna (anodal stimulation) - zjawisko obserwowane w układach CRT, do którego może dojść tylko przy konfiguracji impulsu stymulacji lewokomorowej między elektrodami lewokomorową i prawokomorową (zaprogramowaniu stymulacji lewokomorowej w konfiguracji LV (tip/ring) -> RV ring lub LV (tip/ring) -> RV coil), to znaczy, gdy katodą jest elektroda lewokomorowa, a anodą elektroda prawokomorowa. Może się wówczas zdarzyć, że próg stymulacji lewej komory jest wyższy od progu stymulacji prawej komory, co może zostać błędnie odczytane jako stymulacja lewokomorowa. W efekcie chory otrzyma 100% stymulacji tylko prawokomorowej, tym samym terpia CRT jest nieskuteczna. Co więcej stymulacja anodalna występuje zwykle wtedy, gdy impuls biegnie do pierścienia elektrody prawokomorowej (RV ring), niezwykle rzadko gdy anodą jest zwój wysokoenergetyczny (RV coil). Pierścień ma znacznie mniejszą powierzchnię niż zwój wysokoenergetyczny. Z tego powodu gęstość prądu w bezpośredniej bliskości mięśniówki prawej komory jest znacznie większa w przypadku konfuguracji stymulacji LV (tip/ring) -> RV ring niż LV (tip/ring) -> RV coil.
Stymulacja czterojamowa (stymulacja dwuprzedsionkowo-dwukomorowa) - stymulacja prawego i lewego przedsionka oraz prawej i lewej komory w odpowiednich sekwencjach czasowych. Oprócz synchronizacji komór synchronizuje się również pracę prawego i lewego przedsionka w przypadku istotnego wydłużenia czasu przewodzenia międzyprzedsionkowego.
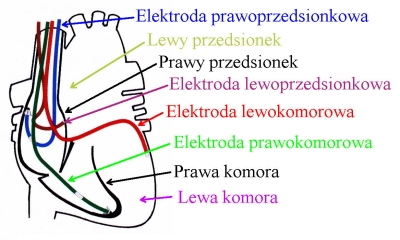
Stymulacja czterojamowa
Stymulacja DDD(R) (DDD(R) stimulation) - stymulacja DDD(R) polega na tym, że stymulacja i odbieranie impulsów z serca odbywa się za pośrednictwem elektrod umieszczonych w przedsionku i komorze (zwykle prawych), co zapewnia synchronizację rytmu przedsionków i komór. Stymulacja dwujamowa DDD(R) oznacza zatem, że miejscem stymulacji i czuwania jest przedsionek i komora:
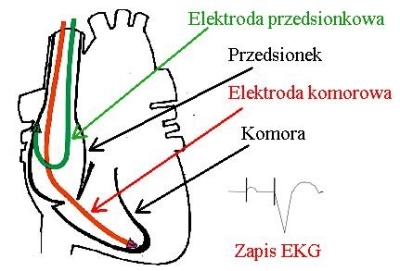
Stymulacja dwujamowa: DDD(R)
Na poniższych rysunku przedstawiono schemat pracy stymulatora DDD(R) w zależności od rytmu podstawowego oraz zaprogramowanych parametrów.
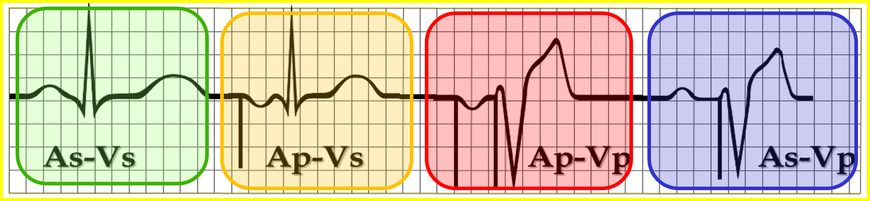
Tryby pracy stymulatora DDD(R)
Kolejne schematy oznaczają:
W trybie As-Vs brak jest widocznej aktywności stymulatora.
Stymulacja DDI(R) (DDI(R) stimulation) - dwujamowa stymulacja typu DDI(R) stosowana jest wówczas,
kiedy okresowo możliwa jest stymulacja sekwencyjna przedsionkowo-komorowa, a nie jest pożądane
przenoszenie szybkich rytmów przedsionkowych na poziom komór.
Poszczególne litery stymulacji DDI(R) oznaczają:
Stymulacja DOO (DOO stimulation) - stymulacja dwujamowa w rytmie sztywnym.
Poszczególne litery stymulacji DOO oznaczają:
Ten typ stymulacji nie posiada sensingu (czuwania). Stymulator stymuluje w stałym, "sztywnym" rytmie niezależnie od jakichkolwiek "zdarzeń" (depolaryzacja przedsionków, depolaryzacja komór, potencjały elektryczne mięśni szkieletowych, zewnętrzne pola elektromagnetyczne). W tym trybie stymulacji odstęp czasu pomiędzy impulsem z elektrody przedsionkowej a impulsem z elektrody komorowej (AVI) jest zawsze taki sam. Niezmienny jest także odstęp pomiędzy impulsem z elektrody komorowej, a następnym impulsem z elektrody przedsionkowej (AEI). We współczesnych stymulatorach stymulację w rytmie sztywnym można zaprogramować czasowo w trakcie kontroli stymulatora za pomocą programatora lub też uzyskać przez przyłóżenie magnesu, co uaktywnia przełącznik kontaktronowy. Ten tryb ma zastosowanie także w trakcie badania medodą rezonansu magnetycznego pcjentów, którzy wymagają stymulacji.
Stymulacja DVI(R) (DVI(R) stimulation) - dwujmowa stymulacja typu DVI(R), w której
stymulowany jest przedsionek i komora, przy czym odbierane są jedynie sygnały z komory.
Poszczególne litery stymulacji DVI(R) oznaczają:
Stymulacja dwukomorowa (BiV, BVP, biventricular pacing) - stymulacja lewej i prawej komory równocześnie lub w odpowiedniej sekwencji czasowej. Wykorzystywana jest u chorych ze wskazaniami do komorowej resynchronizacji, jeśli występuje utrwalone migotanie/trzepotanie przedsionków.
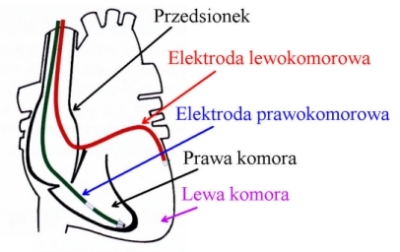
Stymulacja dwukomorowa BiV
Stymulacja dwuprzedsionkowo-dwukomorowa - patrz: stymulacja czterojamowa.
Stymulacja trójjamowa (stymulacja przedsionkowo-dwukomorowa) - stymulacja prawego przedsionka oraz prawej i lewej komory w odpowiednich sekwencjach czasowych. Synchronizuje pobudzenie przedsionków ze stymulacją prawej i lewej komory. Warunkiem zastosowania tego typu stymulacji jest obecność rytmu zatokowego.
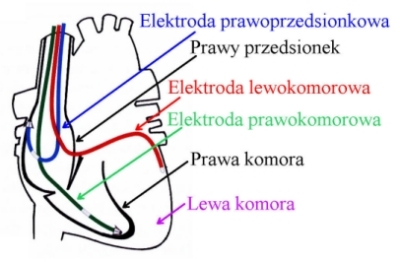
Stymulacja trójjamowa
Stymulacja VDD(R) (VDD(R) stimulation) - stanowi modyfikację trybu DDD(R). W tym rodzaju
stymulacji do serca wprowadza się tylko jeden cewnik, w którym znajdują się dwie elektrody.
W komorze jest zaczepiona elektroda komorowa (z funkcją sterowania i stymulacji).
Natomiast elektroda przedsionkowa odbiera sygnały aktywacji przedsionka rytmem zatokowym i w ten sposób
rytm ten steruje stymulacją komory. Rytm komór zależy od częstości rytmu zatokowego, co zapewnia
synchronizację ich pracy i fizjologiczną regulację częstości tytmu w przypdku wydolnego rytmu zatokowego.
Poszczególne litery stymulacji VDD(R) oznaczają:
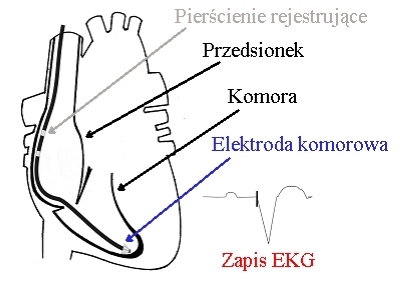
Stymulacja VDD
W przypadku zwolnienia rytmu zatokowego poniżej częstości podstawowej stymulacji, stymulator VDD przechodzi w tryb pracy VVI, aby utrzymać rytm podstawowy stymulacji (basic interval). Niestety powoduje to utratę synchronizacji przedsionkowo-komorowej.
Stymulacja VOO (VOO stimulation) - stymulacja komorowa w rytmie sztywnym.
Poszczególne litery stymulacji VOO oznaczają:
Ten typ stymulacji nie posiada sensingu (czuwania). Stymulator stymuluje komorę w stałym, "sztywnym" rytmie niezależnie od jakichkolwiek "zdarzeń" (depolaryzacja przedsionków, depolaryzacja komór, potencjały elektryczne mięśni szkieletowych, zewnętrzne pola elektromagnetyczne). We współczesnych stymulatorach stymulację w rytmie sztywnym można zaprogramować czasowo w trakcie kontroli stymulatora za pomocą programatora lub też uzyskać przez przyłóżenie magnesu, co uaktywnia przełącznik kontaktronowy.
Stymulacja VVI(R) (VVI(R) stimulation) - stymulacja VVI(R) oznacza, że miejscem stymulacji i sterowania jest zwykle prawa komora:
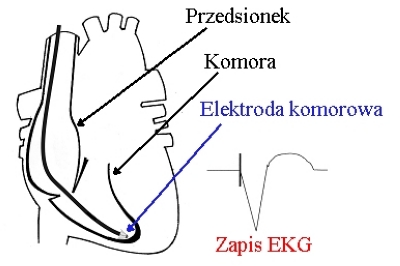
Stymulacja VVI (R)
Stymulacja VVI(R), pomimo swoich wad, jest najczęściej stosowanym trybem stymulacji. Wpływa na to łatwość implantacji takiego układu, nieskomplikowane programowanie oraz niewielki koszt urządzenia. Stymulacja VVI(R) jest niezależna od rytmu przedsionków, a zatem nie zapewnia synchronizacji rytmu przedsionków i komór. W zapisie EKG po impulsie stymulacji z elektrody komorowej pojawia się zespół QRS o morfologii zbliżonej do bloku lewej odnogi pęczka Hisa. Obecnie jest implantowany u pacjentów z utrwalonym migotaniem przedsionków, krórzy mają wskazania do stałej stymulacji serca.
Stymulacja w rytmie sztywnym) (AOO, VOO, DOO) - najprostszy rodzaj stymulacji. W tym trybie stymulacji nie ma w ogóle sensingu (czuwania). Stymulator stymuluje w stałym, "sztywnym" rytmie niezależnie od jakichkolwiek "zdarzeń" (depolaryzacja przedsionków, depolaryzacja komór, potencjały elektryczne mięśni szkieletowych, zewnętrzne pola elektromagnetyczne). We współczesnych stymulatorach stymulację w rytmie sztywnym można zaprogramować czasowo w trakcie kontroli stymulatora za pomocą programatora lub też uzyskać przez przyłóżenie magnesu, co uaktywnia przełącznik kontaktronowy. Stymulacja sztywna jest czasowo wąłczana podczas wykonywania madania techniką MR u pacjentów z obecnym stymulatorem serca, którzy wymagają stymulacji w trakcie badania.
Switch mode - zmiana trybu stymulacji z synchronicznego z rytmem przedsionków (DDD(R), VDD(R)) na niesynchroniczny, np. DDI(R). Zapobiega przewodzeniu szybkich rytmów przedsionkowych do komór. Algorytmy działania są różne w różnych typach stymulatorów.
T wave oversensing - patrz: sterowanie załamkiem T.
TARP (total atrial refractory period) - całkowity okres refrakcji przedsionka.
Timing - odmierzanie odstępów czasowych przez stymulator.
Trójjamowa stymulacja (stymulacja przedsionkowo-dwukomorowa) - patrz: stymulacja trójjamowa.
Undersensing - patrz: niedoczułość.
Unipolar - patrz: jednobiegunowa elektroda.
Upgrading - patrz: rozszerzenie stymulacji.
Upper rate interval - patrz: URI.
Upper rate limit (URL) - patrz: częstość maksymalna stymulacji.
Upper tachycardia rate (UTR) - patrz: częstość maksymalna stymulacji.
URI (upper rate interval) - odstęp czasu (w milisekundach) w stymulacji z maksymalną zaprogramowaną częstością.
URL (upper rate limit) - patrz: częstość maksymalna stymulacji.
UTR (upper tachycardia rate) - patrz: częstość maksymalna stymulacji.

VA - czas od stymulacji komory lub własnego zespołu QRS do zaprogramowanej stymulacji w przedsionku.
VAC (ventriculo-atrial condaction) - patrz: wsteczne przwodzenie komorowo-przedsionkowe.
VBP (ventricular blanking period, VBT) - okres niewrażliwości na bodźce w kanale komorowym.
VBT (ventricular blanking time) - patrz: VBP.
VDD(R) - patrz: stymulacja VDD(R).
Ventricular blanking period (VBP) - patrz: VBP.
Ventricular blanking time (VBT) - patrz: VBP.
Ventricular paced (Vp) - patrz: Vp.
Ventricular safety pacing (VSP, safety pacing) - patrz: safety pacing.
Ventricular sensed (Vs) - patrz: Vs.
Vp (ventricular paced) - stymulacja komory.
VRP (ventricular refractory period) - patrz: refrakcja komory.
Vs (ventricular sensed) - własne pobudzenie komory.
VSP (ventricular safety pacing, safety pacing) - patrz: ventricular safety pacing.
VVI(R) - patrz: stymulacja VVI(R).

Wsteczne przewodzenie komorowo-przedsionkowe (VAC, ventriculo-atrial conduction) - obecność przewodzenia impulsów z komory (po stymulacji lub pobudzeniach komorowych) do przedsionków z widoczną depolaryzacja przedsionków (załamek P za zespołem QRS). Może prowadzić do zespołu stymulatorowego lub PMT.
Wszczepialny rejestrator arytmii - patrz: ILR.
Zaburzenia sterowania (FTS, failure to sense) - dwa podstawowe typy: pojawienie się stymulacji niezgodnie z programem z powodu złej detekcji impulsów własnych - nieduczułość (undresensing); brak impulsów stymulacji w zaprogramowanym czasie z powodu fałszywej interpretacji (nadczułość układu - oversensing) innych sygnałów jako pobudzenia własne, np. potencjałów mięśniowych.
Zaburzenia stymulacji (FTO, failure to output) - patrz: zaburzenia, brak stymulacji.
Zarządzana stymulacja komorowa (MVP, Managed Ventricular Pacing): algorytm promujący własne przewodnctwo przedsionkowo-komorowe, oraz zmniejszający stymulację prawej komory. Tryb ten zapawnia stymulację przedsionkową z zabezpieczeniem stymulacji komorowej. W przypadku utraty przewodnoctwa przedsionkowo-komorowego urządzenia przełącza się z trybu AAI(R) na tryb DDD(R). Urządzenie przeprowadza okresowe kontrole przewodzenia przedsionkowo-komorowego, jeśli to przewodzenie powróci, to urządzenia ponownie przełacza się do trybu AAI(R).
Zespół stymulatorowy (pacemaker syndrome) - zespół zaburzeń elektrycznych i hemodynamicznych, który można obserwować u pacjentów, u których podczas stymulacji komory obecne jest stałe lub okresowe wsteczne przewodzenie do przedsionków.
Zsumowane pobudzenia (fusion beats) - patrz: pobudzenia zsumowane.